宮頸上皮內瘤樣病變
| 宮頸上皮內瘤樣病變 | |
|---|---|
| 類型 | 上皮瘤病變[*]、子宮頸發育異常[*] |
| 分類和外部資源 | |
| 醫學專科 | 腫瘤學 |
| ICD-10 | D06, N87 |
| ICD-9-CM | 233.1, 622.10 |
| MedlinePlus | 001491 |
| MeSH | D018290 |
宮頸上皮內瘤樣病變(英語:Cervical intraepithelial neoplasia, CIN),也稱宮頸非典型增生(英語:cervical dysplasia)或宮頸間質瘤(cervical interstitial neoplasia),是宮頸不典型增生和宮頸鱗形細胞原位癌的總稱,也是宮頸浸潤癌的癌前期病變[1]。宮頸上皮內瘤樣病變並非癌症,也能夠治療[2]。絕大多數的宮頸上皮內瘤樣病變患者病情穩定,但是少量病例會惡化為子宮頸癌[3]。引起CIN的主要原因是人乳頭瘤病毒(HPV)在子宮頸的慢性感染,特別是高感染度的16或18型HPV。
在顯微鏡下看到的最早病理是子宮頸的上皮細胞或表面發育不良,並且在婦女體內無法本質上發現。在HPV感染後能夠看到細胞改變,比如挖空細胞(也稱凹空細胞)中通常能夠看到宮頸上皮內瘤樣病變。宮頸上皮內瘤樣病變通常通過篩選試驗發現,比如通過巴氏塗片法進行子宮頸抹片檢查,檢測可能的癌前症狀。檢查若不正常,則需要子宮陰道鏡進行放大,或進行活體檢查。
病因
[編輯]宮頸上皮內瘤樣病變的病因比較複雜,與此疾病有明顯相關性的因素有[1]:
- 感染「高危」型人乳頭瘤病毒(比如第16、18、31、45型)的婦女
- 患有免疫力缺陷的婦女
- 17歲之前生孩子的婦女
此外一些危險因素會引起宮頸上皮內瘤樣病變[4],包括節食、多名性伴侶、缺乏避孕套使用、包皮垢、多產、子宮頸裂傷以及吸煙。[5]
分類
[編輯]根據患有HPV的不同類型和感染部位,宮頸上皮內瘤樣病變可以分為三個級別,病情可能會加重或復原[1]。
宮頸上皮內瘤樣病變分為以下幾級:
| 組織學分級 | 細胞學 | 描述 | 圖像 |
|---|---|---|---|
| – | – | 正常宮頸鱗狀上皮 | 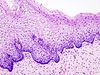 |
| CIN 1(I級,輕度不典型增生) | 低度鱗狀上皮內病變[6] | 最低危險的類型,表現為輕度的發育異常,也是不正常的細胞增殖[3]。局限於宮頸上皮層的下1/3,病變部分與正常細胞層分界清楚。如果病情與HPV感染有關,通過一年左右的免疫反應疾病會康復,一切病情需要更長恢復時間。 |  |
| CIN 2/3 | 高度鱗狀上皮內病變 | CIN2型和CIN3型的前期症狀 | |
| CIN 2(II級) | 不典型增生細胞占宮頸上皮層的下部2/3,病變部分與正常細胞層分界清楚。 |  | |
| CIN 3(III級) | 不典型增生細胞幾乎浸及全上皮層,僅剩表面正常鱗狀上皮細胞。病情可能會判定為子宮頸原位癌。 |  |
治療
[編輯]對於CIN1型的患者,可通過時間自愈而選擇暫緩治療[7]。然而對這些患者應定期密切隨診,定期行宮頸脫落細胞學及陰道鏡檢查。如果在12個月內,經過多次檢查病變仍持續存在或進展,就應該開始治療[7] 。
對多數中度不典型增生、所有重度不典型增生及原位癌的患者,均應給予積極的治療,其中包括冷灼法、電烙術、燒烙術、行子宮頸電熱圈環切術或宮頸錐切術。有治療意義的HPV疫苗正在臨床試驗階段。
宮頸上皮內瘤樣病變的手術治療可能會導致女性不育症或生育能力降低的危險增加[8]。
預後
[編輯]通常認為宮頸上皮內瘤樣病變均隨着階段惡化形成癌症的情況是呈線性關係[3][9][10]。但是大多數宮頸上皮內瘤樣病變案例會自愈。CIN1型患者中大約70%的在一年內自愈,90%的在兩年內自愈[11]。大約50%的CIN2型患者在兩年內自愈。
惡化為宮頸原位癌的病例發生於11%的CIN1型和22%的CIN2型患者中。惡化為浸潤性鱗癌的病例發生於大約1%的CIN1型、5%的CIN2型、和至少12%的CIN3型患者中[12]。
惡化為癌症情況通常需要平均15年(3至40年)的時間。證據顯示,癌症病例可能在最初探測階段或低級類型未能發現,而直接惡化為癌症[1][3][13]。在感染HPV疾病後,一些高風險性HPV會抑制p53、網膜母細胞瘤蛋白等腫瘤抑制基因,從而使得受感染的細胞能夠規避檢查、並大量積累,進而惡化為癌症[1]。
流行病學
[編輯]大約25萬至100萬美國婦女患有宮頸上皮內瘤樣病變,婦女可能在任何年齡都會患有宮頸上皮內瘤樣病變,但是主要的發病年齡是在25至35歲[1]。
相關條目
[編輯]參考文獻
[編輯]- ^ 1.0 1.1 1.2 1.3 1.4 1.5 Kumar, Vinay; Abbas, Abul K.; Fausto, Nelson; & Mitchell, Richard N. Robbins Basic Pathology 8th. Saunders Elsevier. 2007: 718–721. ISBN 978-1-4160-2973-1.
- ^ Cervical Dysplasia: Overview, Risk Factors. [2013-10-29]. (原始內容存檔於2011-05-06).
- ^ 3.0 3.1 3.2 3.3 Agorastos T, Miliaras D, Lambropoulos A, Chrisafi S, Kotsis A, Manthos A, Bontis J. Detection and typing of human papillomavirus DNA in uterine cervices with coexistent grade I and grade III intraepithelial neoplasia: biologic progression or independent lesions?. Eur J Obstet Gynecol Reprod Biol. 2005, 121 (1): 99–103. PMID 15949888. doi:10.1016/j.ejogrb.2004.11.024.
- ^ Murthy NS, Mathew A. Risk factors for pre-cancerous lesions of the cervix. European Journal of Cancer Prevention. February 2000, 9 (1): 5–14. PMID 10777005. doi:10.1097/00008469-200002000-00002. 10777005.
- ^ Cervical cancer. www.who.int. [2024-01-04]. (原始內容存檔於2023-04-22) (英語).
- ^ Park J, Sun D, Genest D, Trivijitsilp P, Suh I, Crum C. Coexistence of low and high grade squamous intraepithelial lesions of the cervix: morphologic progression or multiple papillomaviruses?. Gynecol Oncol. 1998, 70 (3): 386–91. PMID 9790792. doi:10.1006/gyno.1998.5100.
- ^ 7.0 7.1 American Congress of Obstetricians and Gynecologists, Five Things Physicians and Patients Should Question, Choosing Wisely: an initiative of the ABIM Foundation (American Congress of Obstetricians and Gynecologists), [August 1, 2013], (原始內容存檔於2013-09-01)
- Thomas C. Wright, L. Stewart Massad, Charles J. Dunton, Mark Spitzer, Edward J. Wilkinson, Diane Solomon, 2006 American Society for Colposcopy and Cervical Pathology-sponsored Consensus Conference. 2006 consensus guidelines for the management of women with cervical intraepithelial neoplasia or adenocarcinoma in situ. American Journal of Obstetrics and Gynecology. 2007-10, 197 (4): 340–345 [2019-02-12]. ISSN 1097-6868. PMID 17904956. doi:10.1016/j.ajog.2007.07.050. (原始內容存檔於2018-12-02).
- American College of Obstetricians and Gynecologists. ACOG Practice Bulletin No. 99: management of abnormal cervical cytology and histology. Obstetrics and Gynecology. 2008-12, 112 (6): 1419–1444 [2019-02-12]. ISSN 0029-7844. PMID 19037054. doi:10.1097/AOG.0b013e318192497c. (原始內容存檔於2013-01-11).
- ^ C. N. Spracklen, K. K. Harland, B. J. Stegmann, A. F. Saftlas. Cervical surgery for cervical intraepithelial neoplasia and prolonged time to conception of a live birth: a case-control study. BJOG: an international journal of obstetrics and gynaecology. 2013-07, 120 (8): 960–965 [2019-02-12]. ISSN 1471-0528. PMC 3691952
 . PMID 23489374. doi:10.1111/1471-0528.12209. (原始內容存檔於2019-08-12).
. PMID 23489374. doi:10.1111/1471-0528.12209. (原始內容存檔於2019-08-12).
- ^ Hillemanns P, Wang X, Staehle S, Michels W, Dannecker C. Evaluation of different treatment modalities for vulvar intraepithelial neoplasia (VIN): CO(2) laser vaporization, photodynamic therapy, excision and vulvectomy. Gynecol Oncol. 2006, 100 (2): 271–5. PMID 16169064. doi:10.1016/j.ygyno.2005.08.012.
- ^ Rapp L, Chen J. The papillomavirus E6 proteins. Biochim Biophys Acta. 1998, 1378 (1): F1–19. PMID 9739758.
- ^ Bosch FX, Burchell AN, Schiffman M, Giuliano AR, de Sanjose S, Bruni L, Tortolero-Luna G, Kjaer SK, Muñoz N. Epidemiology and natural history of human papillomavirus infections and type-specific implications in cervical neoplasia. Vaccine. August 2008, 26 (Supplement 10): K1–16. PMID 18847553. doi:10.1016/j.vaccine.2008.05.064. 18847553.
- ^ Section 4 Gynecologic Oncology > Chapter 29. Preinvasive Lesions of the Lower Genital Tract > Cervical Intraepithelial Neoplasia in:Bradshaw, Karen D.; Schorge, John O.; Schaffer, Joseph; Lisa M. Halvorson; Hoffman, Barbara G. Williams' Gynecology. McGraw-Hill Professional. 2008. ISBN 0-07-147257-6.
- ^ Monnier-Benoit S, Dalstein V, Riethmuller D, Lalaoui N, Mougin C, Prétet J. Dynamics of HPV16 DNA load reflect the natural history of cervical HPV-associated lesions. J Clin Virol. 2006, 35 (3): 270–7. PMID 16214397. doi:10.1016/j.jcv.2005.09.001.
